

Zur Einstimmung für unsere Ausstellung 2006
Medizinische Versorgung
in unseren

Von Annegret Schuur
im April 2006
im Gasthaus Estetal in Kakenstorf
Vortrag
Zur Ausstellung des
Museumsvereins „Vierdörfer Dönz“ e.V.
Dem ersten Sprötzer Arzt Dr. Frank Grossmann
In Anerkennung und Verehrung gewidmet
Annegret Schuur, Ärztin
Mitglied des Museumsvereins „Vierdörfer Dönz“
Im April 2006
Die Medizinische Versorgung in den „Vierdörfern“
Ab welchem Zeitpunkt sollte ich beginnen: mit Dr. Großmann seit 1947 in Sprötze,
Dr. Martini ab 1895 in Buchholz, Dr. Kayser ab 1845 in Tostedt oder gar noch früher?
Ich möchte gerne noch viel früher beginnen, auch wenn Sie sich jetzt fragen, was das mit der medizinischen Versorgung der Vierdörfer zu tun hat.
Die Entwicklung der Medizin begann vor Jahrtausenden mit empirischen Kenntnissen, die an nachfolgende Generationen weitergegeben wurden. Einen ersten Höhepunkt erfuhren die medizinischen Kenntnisse in Babylonien und Ägypten vor 4000 bis 5000 Jahre vor unserer Zeit. Schrifttafeln und Papyrusrollen aus dieser Zeit sind erhalten geblieben, die einzelne Krankheitsbilder eindeutig beschreiben einschließlich einiger Therapieansätze.
Tradierte
Kenntnisse dieser Zeit kamen nach Griechenland, wo Hippokrates,
geboren 460 v. Chr., diese alten Erkenntnisse mit neuen Beobachtungen
verband. Er sah seinen Beruf als Kunst an, nicht als Wissenschaft,
die man erlernen könne. Dem gesunden Menschen galt nicht sein
Interesse sondern dem Kranken. Krankheit begriff er als Störung
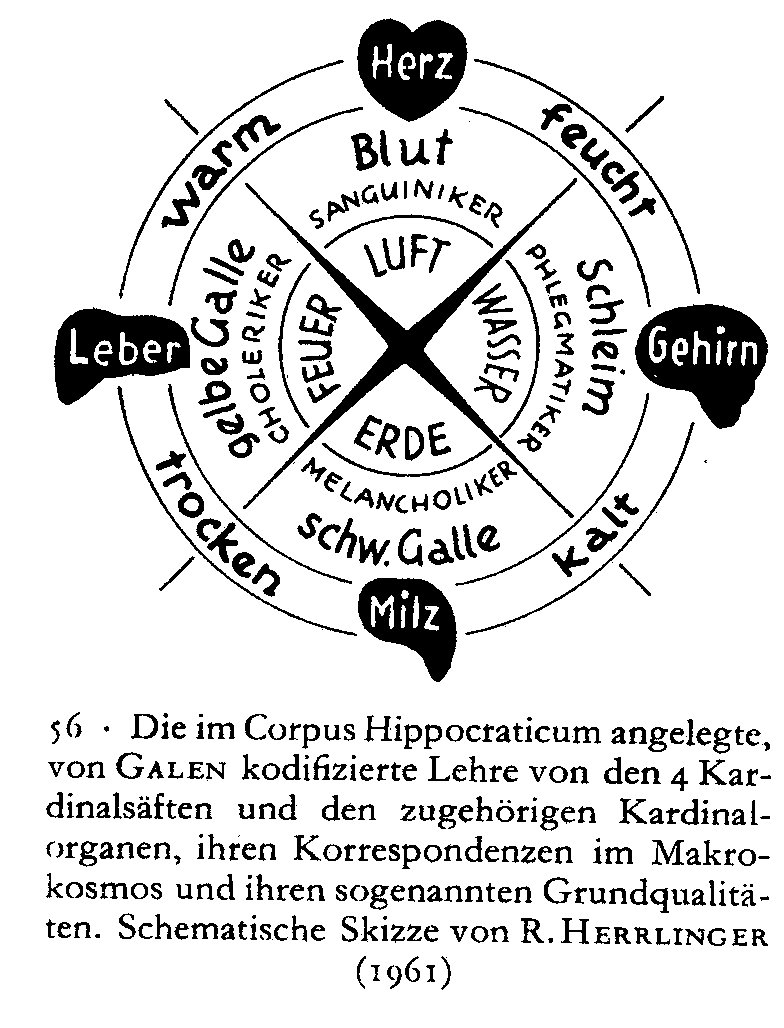
der Säfte des Körpers: des Blutes, des Schleimes, der
schwarzen und der gelben Galle. Diesen Körpersäften wurden
Organe und Konstitutionstypen zugeordnet.
 Krankenbehandlung
bedeutete Unterstützung des Körpers bei der Selbstheilung
des Menschen. Eine Krankheitsursache wurde nicht erforscht, galt auch
als wenig nützlich.
Krankenbehandlung
bedeutete Unterstützung des Körpers bei der Selbstheilung
des Menschen. Eine Krankheitsursache wurde nicht erforscht, galt auch
als wenig nützlich.
Neben den Ärzten gab es seit alters her die Chirurgen, sie wurden als Handwerker angesehen und standen im Rang deutlich unter den Ärzten.
Die Hebammen waren seit frühester Zeit ein gesonderter Stand. Sie waren nicht nur in der Geburtshilfe tätig, sondern über die Jahrtausende auch als Gynäkologinnen. Im Ansehen waren sie häufig den Ärzten gleichgestellt.
Die anatomischen Kenntnisse waren in dieser Zeit gering, außer bei den Chirurgen, die bessere Kenntnisse der Knochen, Sehnen und Bänder hatten, aber nicht der inneren Organe. Da Sektionen verpönt waren, studierte man die inneren Organe von Tieren und übertrug die Erkenntnisse auf den Menschen, was zu mancher falschen Beurteilung führte.
Das Gedankengut des Hippokrates war über 2000 Jahre vorherrschend in der Medizin. Erst Paracelsus, geb. 1457, verwarf dessen Säftelehre, konnte sich aber in seiner Zeit noch nicht durchsetzen. Selbst im 17. Jahrhundert wurden die Professoren in Helmstedt angewiesen: „….die ärztliche Kunst so zu bewahren und zu verbreiten, wie sie von dem göttlich berufenen Hippokrates für richtig und unantastbar überliefert sei, dagegen alle Empirie des Paracelsus und anderen Neuerern der Medizin völlig fernzuhalten….“.
Das römische Reich hatte in seiner Frühzeit ein vergleichsweise mangelhaftes Medizinalwesen. Viele hochangesehene Ärzte aus Griechenland und Alexandria wurden nach Rom gelockt. Hier, wie im gesamten Imperium Romanum, wurde im Verlauf der Jahrhunderte ein streng hierarchisches Medizinalwesen aufgebaut, gestützt auf die drei Säulen der medizinischen Versorgung mit Ärzten, Chirurgen und Hebammen. Der Ausbildungsstand war in der Folge sehr gut. In unserer Region konnte die Bevölkerung von dieser medizinischen Betreuung nicht profitieren, da sie außerhalb des Einflussbereiches des Römischen Reiches lebte.
Mit dem Untergang des Römischen Reiches ging auch ein Niedergang der Medizin einher. Die bis dahin bestehenden „Sanitätsstationen“ konnten nicht aufrechterhalten werden. Die nachfolgenden Machthaber und Reiche im Zuge der Völkerwanderungen hatten keinen vergleichbaren Ärztestand. Im christlichen Abendland führten die Priester und Mönche ein anderes Verständnis von Krankheit ein. Begriffe von Schuld vor Gott und Sühne wegen eines Unrechts vor Gott oder wegen Gottlosigkeit sollten zur Erkrankung eines Individuums, einer Stadt oder eines Volkes führen, Letzteres zum Beispiel bei einer Pestepidemie.
Mit dem Aufblühen des Islam ging ein Aufblühen der Medizin einher. Die islamischen Gelehrten studierten die Schriften der früheren medizinischen Koryphäen wie Hippokrates, Galen usw. und entwickelten deren Medizin weiter. Auf dem Umweg über Spanien und vor allem über viele jüdische Ärzte kam das alte Wissen erneut in das christliche Abendland.
Über die Jahrtausende sah man sozusagen Wellenbewegungen in der Medizin. Auf eine Phase der beobachtenden und beschreibenden Medizin folgte eine Phase der mystischen Medizin mit Beschwörungen, Gebeten usw. Dies war so in der babylonischen, ägyptischen, griechischen, römischen, arabischen und mittelalterlichen Medizin der Fall. Ich möchte behaupten, dass wir auch heutzutage eine solche Phase erleben, die sich neben unserer hoch technisierten Medizin ausbreitet.
Als unsere Dörfer erstmals eine schriftliche Erwähnung fanden, vor nunmehr 900 Jahren, wurde die medizinische Betreuung von Badern, Feldschern - diese wurden auch als Chirurgen oder Wundärzte bezeichnet - und Hebammen vorgenommen. Im germanischen Einzugsbereich, wie dem unseren, waren Frauen als Heilerinnen tätig und hatten somit wahrscheinlich eine Doppelfunktion. Zum einen waren sie Hebammen, zum anderen auch für die übrigen Erkrankungen der Dorfbewohner zuständig. Sie wurden seit der Zeit Karls des Großen auf dem „Send“, einem geistlichen Wandergericht, von den Frauen für die Gemeinden gewählt. Bei einer normalen Geburt halfen üblicherweise die Nachbarinnen, nur bei schwierigen Geburten sollen die gewählten Hebammen zu Rate gezogen worden sein. Bader und Wundärzte, wenn es sie denn im Norden gab, übten ihren Beruf entweder in den Städten oder im Umherziehen aus.
Wir sind, was die damaligen Behandlungen angeht, weitgehend auf Spekulationen angewiesen. Es war die Zeit in der Hildegard von Bingen lebte, eine Äbtissin und Seherin. Sie schuf mehrere theologische und zwei medizinische Werke. Sie soll dabei nicht auf ältere medizinische Autoren zurückgegriffen und ihre Erkenntnisse als Visionen empfangen haben. Eine naturwissenschaftliche Basis fehlt, es gab sie in dieser Zeit auch noch gar nicht. Für die heutige Zeit haben ihre Werke keine fachliche Bedeutung.
Um 1200 erschien der Sachsenspiegel, ein Gesetzeswerk in einer Bildersprache für die weitgehend analphabetische Bevölkerung. Aus derselben Zeit ist ein Lied von Konrad von Fußesbrunn überliefert mit einer ausführlichen Beschreibung der Untersuchungen bei einer Gebärenden und den Vorbereitungen zu einer Geburt. Hierin wird auch ein sehr großer hygienischer Aufwand beschrieben, der bei einer Geburt zu erfolgen hat.
Im 13. Jahrhundert kam es von Seiten der Kirche zu einer zunehmenden Frauenfeindlichkeit. Einer der Streitpunkte war das Hymen, das Jungfernhäutchen, der Frauen. Die Hebammen meldeten Zweifel an der Jungfrauengeburt Marias an, die Theologen, aus theoretischen Überlegungen, Zweifel am Dasein eines Jungfernhäutchens. Die Hebammen wurden als unglaubwürdig dargestellt, weil sie Irrlehren verbreiteten und schließlich als Ketzerinnen verunglimpft. Von der bis dahin gutachterlichen Tätigkeit bei Gericht in Fragen der ehelichen Geburt, Kindesmord, Abtreibung, Vergehen in der Ehe und des Erbrechtes wurden sie jetzt deshalb ausgeschlossen.
Im 14. Jahrhundert wurden die ersten deutschen Universitäten nach Genehmigung durch den Papst gegründet, und zwar 1348 in Prag und 1386 in Heidelberg. Das Studium der Medizin befasste sich mit dem Studium der Schriften von Hippokrates, Galen und weiteren antiken Größen. Ein Hinterfragen oder eine wissenschaftliche Auseinandersetzung mit dem alten Schrifttum fand nicht statt. Sowohl die Chirurgie wie auch Geburtshilfe und Gynäkologie waren nicht Teil des Studiums, denn wie auf den Konzilien beschlossen: Ecclesia abhorret a sanguine = Die Kirche schaudert vor Blut. Die Studiengänge waren sehr theoretisch, ein Unterricht am Krankenbett fand nicht statt. Die Behandlungen führten weitgehend die Wundärzte durch, die eine mehrjährige Ausbildung bei einem anderen Wundarzt absolvieren mussten.
Von 1348 bis 1351 grassierte in Europa die Pest. Ausgehend von den Häfen der Adria und des Mittelmeeres breitete sie sich innerhalb von drei Jahren bis nach Nordeuropa aus. Sie kostete 25 Millionen Menschen das Leben, das war ein Drittel der damaligen Bevölkerung des Abendlandes. Die Sterblichkeit war in den Städten höher als auf dem Land, so betrug sie in Bremen 70% der Bevölkerung. Nach dieser großen Epidemie kam es alle neun bis zwölf Jahre zu erneuten Pestepidemien, zuletzt 1712/1713 in Tostedt beschrieben. Im Dreißigjährigen Krieg sollen mehr Menschen unserer Region an der Pest als an unmittelbaren Kriegsfolgen gestorben sein. Als Ursache der Pest wurden schädliche Ausdünstungen - Miasmen - angenommen, aber auch Schwärme unsichtbarer Insekten oder vergiftetes Brunnenwasser. Die Übertragung des Pesterregers durch Rattenflöhe blieb unbekannt bis zum Ende des 19. Jahrhunderts.
1487 wurde der „Hexenhammer“ veröffentlicht, in dessen Folge die Inquisition verschärft wurde. Ein besonders gefährdeter Berufsstand waren die Hebammen. Diese Frauen kannten als Heilerinnen und Frauenärztinnen sexuell stimulierende und hemmende Mittel. Sie kannten sich mit Verhütung und Abtreibung aus, ebenso mit Mitteln, die Geburtsschmerzen linderten. Viele damals nicht erklärbare Erkrankungen, Totgeburten, Kinderlosigkeit, Missbildungen bei Neugeborenen und vieles andere mehr, wurden den Hebammen angelastet und brachte sie vor Gericht und auf den Scheiterhaufen. Hexenverbrennungen gab es auch in Winsen, wo im frühen 17. Jahrhundert 16 Frauen auf dem Scheiterhaufen endeten. Wahrscheinlich war keine aus unseren Dörfern darunter. In manchen Gegenden Deutschlands, wie zum Beispiel in Köln, nahm die Kindersterblichkeit als mittelbare Folge erheblich zu.
Im 17. Jahrhundert erweiterten sich die medizinischen Erkenntnisse rasant. 1628 beschrieb William Harvey als erster den Blutkreislauf, 1677 wurden die Spermien entdeckt und damit der unmittelbare Zusammenhang von Geschlechtsverkehr und Zeugung bekannt.
Seit über hundert Jahren gab es inzwischen den Physicus als Stadt- Hof- oder Leibarzt und den Medicus als praktischen Arzt. Diese studierten Mediziner, auch oft als Buch-Ärzte bezeichnet, (sie waren Theoretiker, denn sie hatten keinerlei praktische Ausbildung) hatten die Aufsicht über die Wundärzte oder Chirurgen, die Apotheker, die Hebammen und Bader. Eine Änderung kam erst 1838, als z.B. die Chirurgie ordentliches Lehrfach der Universitäten wurde. Aus dem 17. Jahrhundert ist auch eine Verordnung bekannt, über eine Bestallung als Physicus, der bei gehäuft auftretenden Erkrankungen die Schließung von Schulen anordnen konnte, also öffentliche Gesundheitsfürsorge betrieb. Seit wann in einem Flächenstaat wie Niedersachsen solche Amtsärzte tatsächlich eingeführt wurden, lässt sich nicht mehr eruieren. In der noch nicht veröffentlichten Trelder Schulchronik hören wir in der 2. Hälfte des 19. Jahrhunderts von beamteten Ärzten, die bei gehäuft auftretenden Erkrankungen von Schulkindern, eine Schulschließung anordneten. Aus der Trelder Chronik, Jahrgang 1887:
„Da in der Mitte des Monats Januar die Masern und Scharlachfrieseln unter den Kindern epidemisch auftraten, wurde durch den Local – Schulinspector Herrn Pastor Kleine in Hollenstedt auf Grund des Gesetzes vom 14. Juli 1884 vorläufig am 28.Januar die Schule geschlossen. Die definitive Schließung auf 4 Wochen geschah durch den Herrn Landrat Groschen in Harburg, nachdem dieser das ärztliche Gutachten über den Stand der Epidemie von dem Herrn Sanitätsrat und Kreisphysicus Beckmann in Harburg erhalten hatte. Zugleich wurde bestimmt, den Unterricht nicht eher wieder zu beginnen, bevor nicht die Ansicht des Herrn Landrats respective des Kreisphysicus darüber eingeholt sei. Fast sämtliche Kinder wurden von den Masern oder Scharlachfrieseln befallen. 5 Kinder starben infolge der Epidemie. In derselben Zeit – am 15. Februar – starb auch der Confirmand Robert Fronske aus Sprötze an der Lungenschwindsucht. Am 31. März wurde die Schule wieder eröffnet.“
Heimische Quellen zur medizinischen Versorgung unserer Gegend sind rar. Bei einer Visitation der Tostedter Kirchengemeinde 1694 wurde erwähnt, dass es keine bestallte Hebamme in Tostedt gäbe. Hier war noch über Jahrhunderte Nachbarschaftshilfe angesagt. Die Situation mag sich Mitte des 19.Jahrhunderts verbessert haben, als eine Hebammenordnung verabschiedet wurde, dass pro 900 Einwohner eine Hebamme zu bestallen sei, mit einer Wegeentfernung von nicht mehr als einer Stunde Fußweg.
Frau Dr. Wtoka, Kinderärztin in Buchholz, hat die Kindersterblichkeit unter der Geburt im Landkreis Harburg untersucht. In den Jahren 1858 – 1865 lag sie in Tostedt bei 5,7%, 1852 – 1879 in Hanstedt bei 9% und in Moorfleth in dieser Zeit bei 10%. Die Sterblichkeit in Sprötze lag in den Jahren 1898 - 1920 bei 7%, heute liegt die Säuglingssterblichkeit in Deutschland unter 0,5%.
Hilda Dolberg berichtet, dass ihre Großmutter Schwierigkeiten unter der Geburt ihrer ersten beiden Kinder gehabt hätte, möglicherweise wegen eines zu engen Beckens. So seien beide Kinder im Mutterleib zerstückelt worden. In dem Sterbebuch von Sprötze finden sich auch 1898 und 1900 Eintragungen von zwei Totgeburten ihrer Großmutter. In der dritten Schwangerschaft wurde ihr geraten zu hungern, damit das Kind zur Geburt klein bliebe, so wurde ihr Vater 1901 geboren. Ein weiteres Kind gebar ihre Großmutter 1903.
Noch in den Zwanziger Jahren des 20. Jahrhunderts wurde zum Beispiel die Großmutter von Elfriede Ahrens zu Geburten gerufen, weil eine Hebamme nicht so schnell zu erreichen gewesen sei. Mit zunehmender Arztdichte wurden die praktischen Ärzte, die zunächst auch immer den Titel Geburtshelfer führten, vermehrt zu den Gebärenden geholt. In den späten 30er Jahren baute Dr. Karl Lübke an sein Haus, Am langen Saal, eine kleine „Entbindungsstation“ an, die er im 2. Weltkrieg schließen musste, da er eingezogen wurde. Nach dem 2. Weltkrieg eröffnete er sie nicht mehr, da mittlerweile das Krankenhaus Buchholz eine geburtshilfliche Station mit Dr. Kastendieck als Chefarzt besaß. Wie viele „Vierdörfer“- Frauen bei Dr. Lübke entbunden haben, ist leider nicht bekannt. Normale Schwangerschaft und Geburt waren keine Krankenkassenleistungen, das änderte sich erst zum 1.1.1968, wenngleich sich seit ca. 1960 eine stetige Zunahme von Krankenhausentbindungen bemerkbar machte.
In den Nachrichten von „ Hermann und Erika“ sind Geburts- und Sterbedaten in Tostedt im Zusammenhang mit Naturgeschehnissen, geschichtlichen Ereignissen und Krankheiten von 1655 – 1928 aufgeführt: Im Jahr 1682 Cholera , 1712 / 13 Pest, 1730 Pocken, 1711 – 1730 vermehrt Auszehrung und Brustkrankheiten, 1739 rote Ruhr, 1752 – 1776 vermehrt Blattern (Pocken), 1782 Grippe-Epidemie, 1787 Frieseln (eine heute nicht mehr bekannte, oft tödliche Infektionskrankheit),1801 Blattern, 1801 – 1812 Schwindsucht, Masern, Stickhusten (Keuchhusten), 1813 Typhus, 1832 Grippewelle, 1834 Cholera, 1857 Blattern, 1869 Trichinose, 1888 Grippe-Epidemie, 1918 Grippe-Epidemie, 1921 Typhus, 1927 Typhus-Epidemie. Ähnliche Erkrankungshäufungen mögen in unseren „Vierdörfern“ aufgetreten sein, ohne es bislang historisch nachweisen zu können.
In den Nachrichten von „Hermann und Erika“ aus Tostedt wird für das Jahr 1788 von einem ersten Chirurgus berichtet, der in höherem Lebensalter nach Tostedt kam und in ärmlichen Verhältnissen lebte. Er wurde in einem Armenbegräbnis beerdigt.
Im Jahre 1846 erhielt Dr. Johann Friedrich Kaiser die Zulassung als Arzt für Tostedt und baute 1847 das Haus Nr. 49, heute Kastanienallee 12, jetzt Fahrschule Hauerwass und praktizierte dort bis 1862. In dieser Zeit starben ca. 20% der Bevölkerung an Tuberkulose. Die Bevölkerung lebte in Rauchhäusern und schlief in Butzen, die Ernährungslage war ärmlich bis schlecht. Bei Husten wurde der Auswurf auf die gestampfte Erde des Flett gespuckt, bei einem späteren Ausfegen konnten die getrockneten Bakterien hoch gewirbelt werden und Mitbewohner anstecken. Häufiger war sicherlich die Ansteckung über Tröpfcheninfektion. In der 2. Sprötzer Chronik lesen wir von manchen Schulkindern, die an der Lungenschwindsucht = Tuberkulose verstorben sind, siehe Haus Nr. 14 und 24.
Durchfallserkrankungen wie „rote Ruhr“, Typhus und Cholera waren damals noch keine klar gegeneinander abgegrenzten Krankheitsbilder wie heute. Krankheitserreger waren noch nicht bekannt, sondern man vermutetet Miasmen = Ausdünstungen aus dem Erdreich oder der Luft. Toiletten gab es nicht, die wurden erst um die folgende Jahrhundertwende an die Häuser angebaut. Um seine Notdurft zu verrichten, ging man überwiegend in den Stall oder in die Natur. Natürlich gab es kein fließendes Wasser, sondern es wurde sehr beschwerlich aus dem Brunnen geschöpft und war entsprechend kostbar. All dieses war einer Krankheitsverbreitung förderlich.
Die Blattern oder Pockenerkrankungen waren in unserer Region häufig, so 1857 in Tostedt in Form einer Epidemie. Erst 1874 wurde im Deutschen Reich die Pockenimpfpflicht eingeführt, die zu einem Rückgang der Pockenerkrankung führte. Die letzte Pockenerkrankung in Deutschland war 1972.
Im Jahre 1852 wurde die erste Apotheke in Tostedt von dem Apotheker Wicke errichtet. Bis dahin gab es eine Apotheke in Buxtehude und eine in Harburg, Buchholz musste noch Jahrzehnte, bis 1928, darauf warten. Mit Amtsgericht, Kirche, Markt und Verwaltungsbehörde war Tostedt ein wichtiges Zentrum geworden, das weit in die Umgebung ausstrahlte.
Dr. med. August Kaiser, der Sohn von Dr. Johann Friedrich Kaiser, praktizierte nach seinem Vater in Tostedt, verkaufte aber das Haus 1872 und verzog. Die anschließende ärztliche Betreuung der Bevölkerung ließ sich leider nicht mehr feststellen. Erst im frühen 20. Jahrhundert sind wieder einige Ärzte namentlich bekannt wie Dr. Lorenz (1901), Dr. Bock (1910), Dr. Schoekiel (1915, 1918), Dr. Dunkhase und Dr. Otto Vohrer, von dem Dr. Ottomar Pieper die Praxis 1936 übernahm.
Zu den Zeiten der Dres. Kaiser war die Zuckerkrankheit noch für eine Erkrankung der Nieren gehalten worden, wegen des großen Durstes und des vielen Wasserlassens. Die Behandlung bestand in einer Diät aus Fleisch, Fisch, Fett, Gemüse und Obst. Die Lebenserwartung nach Stellung der Diagnose lag bei 4 – 10 Jahren. Wie aber sollte eine solche Diät in unserer ärmlichen Gegend durchgeführt werden? Grundlage der Ernährung war Buchweizen, Fleisch und Fisch gab es selten, Obst und Gemüse gab es saisonal und selbst das Fett war sehr begehrt, weil selten.
Die Angina pectoris wurde von Prof. Lebert, siehe Lehrbuch der praktischen Medizin von 1860, als Neurose aufgefasst. Erkrankungen der Aorta und der Herzklappen schienen ihm häufig Wegbereiter dieser Neurose zu sein. Früher, so schrieb er, nahm man eine Verknöcherung der Herzkranzgefäße an, aber Desportes habe bewiesen, dass die Angina pectoris eine Neuralgie sei. Im Übrigen sei sie bei Männern wesentlich häufiger als bei Frauen, selten vor dem 50. Lebensjahr, bei Reichen sei sie häufiger als bei der armen Bevölkerung und gelegentlich sei sie erblich. Als Therapie empfiehlt er Opiumtropfen, trockene Schröpfköpfe auf die Brust, Eisgenuss und äußere Eisumschläge. Tritt eine Ohnmacht ein, soll man gleich nach dem Erwachen dem Kranken Wein, Branntwein oder Hoffmanns-Tropfen einflößen.
Bei einem Magengeschwür empfahl Prof. Lebert mehrere Blutegel auf die Magengegend zu setzen. Nach deren Entfernung am nächsten Tag bekam der Patient warme Wickel auf die Magengegend und alkalische Mineralwässer. Das Blutegelsetzen wurde mehrfach wiederholt und ab dem 4. Tag bekam der Kranke mehrfach täglich kleine Mengen Milch zu trinken, die wiederum einige Tage später mit Schleimsuppen ergänzt wurden.
1869 wurde im norddeutschen Bund die Kurierfreiheit eingeführt, das bedeutet, dass auch Nicht-Ärzte erkrankte Menschen behandeln durften. Nach und nach bildeten sich verschiedene Vereine wie z.B. die Kneipp-Heiler oder Schüßler-Heiler etc. Im Jahre 1920 schlossen sie sich zum Verband der Heilkundigen Deutschlands zusammen. Im Jahre 1950 wurde als Zentralinstanz der Deutsche Heilpraktiker e.V. gegründet. Heilpraktiker ist kein Ausbildungsberuf. Es muss aber eine Prüfung abgelegt und eine Genehmigung von dem Gesundheitsamt eingeholt werden. Heilpraktiker und Heiler haben eine lange Tradition in unserer Region. Ich möchte an die bei uns bekannten Heiler erinnern: an Schäfer Ast in Radbruch, der um die letzte Jahrhundertwende bis zu 1000 Menschen pro Tag behandelte, Frau Wilma Knoche geb. 1913, arbeitete als Heilpraktikerin in Buchholz von 1935 bis 2000 überwiegend durch Handauflegen, um damit die Selbstheilungskräfte der Patienten anzuregen. Hans Peters, geb. 1916 in Sprötze, war im zweiten Weltkrieg bei der Sanitätstruppe und betätigte sich anschließend nebenberuflich als Heiler, auch überwiegend mit Handauflegen.
Die Reichsversicherungsordnung war unter Bismarck 1883 eingeführt worden, seitdem gab es eine Krankenkasse für Arbeiter. Die Angestellten und Selbstständigen blieben zunächst außen vor. Der Patient musste zu dem Kassenarzt gehen, der mit seiner Kasse einen Vertrag hatte. Der Arbeiter zahlte 2/3 des Versicherungsbeitrages, der Arbeitgeber 1/3, Krankengeld gab es ab dem 3. Tag der Erkrankung bis zu 6 Wochen. Diese Krankenkasse hatte zunächst für unsere Region keine wirkliche Bedeutung, da unsere Bevölkerung aus Bauern bestand, die teilweise zusätzlich ein Handwerk betrieben, aber keine Arbeiter beschäftigten. Nur für die bei der Reichsbahn Beschäftigten mag es anders gewesen sein. Unterlagen hierzu sind mir leider bislang nicht bekannt geworden. 1911 wurde der Kreis der Pflichtmitglieder erweitert auf landwirtschaftliche Arbeiter, Dienstboten und Hausgewerbetreibende. 1931 kam es zur Gründung der kassenärztlichen Vereinigung, und von da an, konnten die Versicherten unter den verschiedenen Kassenärzten auswählen. Unsere Bauern und die Selbstständigen, wie der Schmied oder die Schuhmacher, hatten keinen Versicherungsschutz.
1888 erlebte Tostedt eine Grippeepidemie wie schon 1782 und 1832. Es ist nicht gesichert, aber doch wahrscheinlich, dass diese Grippeepidemien auch in unseren Dörfern grassierte. Zu dieser Zeit war noch keine strenge Abgrenzung von Grippe und Erkältungskrankheiten bekannt, aber in der medizinischen Literatur sah man doch schon genauere Beschreibung der Erkrankungsformen, der Prognose und der unterschiedlichen Formen von Folgeerkrankungen wie z.B. der Lungenentzündung – Pneumonie.
Louis Narten, geb. 1872 in Tostedt, ging nach seiner Schulzeit nach Hamburg um eine Lehre als Friseur und Bader zu machen. Als Bader zog er auch Zähne. Etwas später nahm er die Gelegenheit wahr, um sich als Dentist ausbilden zu lassen und kehrte dann nach Tostedt zurück. Nun arbeitete er nicht nur an seinem Heimatort, sondern fuhr an zwei Tagen in der Woche nach Lauenbrück und Sittensen, um auch dort Zahnbehandlungen zu machen. Aus dieser Zeit ist auch überliefert, dass der Sprötzer Schmied Heinrich Friedrich Stein, geb. 1849, mehrmals im Monat Zähne gezogen habe. Er fertigte für den Zweck drei kleine Zangen an. Der Patient bekam drei Gläser Korn zur Schmerzbekämpfung, der Schmiedegeselle hielt ihn auf einem Küchenstuhl fest und nach der Prozedur bekam der Patient einen weiteren Korn zur Desinfektion.
1895 nahm Dr. Martini in Buchholz, Bahnhofstraße 12, seine ärztliche Tätigkeit auf. Das Haus war von dem damaligen Bauermeister P.C. Koch errichtet worden und ist bis heute Sitz einer Arztpraxis (ab ca. 1919 Dr. Schlottmann, ab 1934 Dr. Edu Willers, ab 1961 Dr. Meinhard Willers, seit 1993 Dr. Klaus Roden).
In der Zeit des Dr. Martini war inzwischen die Ursache vieler Erkrankungen durch Bakterien bekannt geworden. Bei der Behandlung der Tuberkulose verordnete man, wenn möglich, Liegekuren an frischer Luft und legte viel Wert auf eine kräftigende Ernährung, dabei spielte die „gute Butter“ eine große Rolle. Schaut man sich die ältesten Klassenfotos der Sprötzer Schule an, so sahen viele Kinder elend aus. Wie sollten Familien Liegekuren für die Erkrankten ermöglichen, wenn alle Hände auf dem Hof gebraucht wurden und eine besondere Ernährung, wenn der Tisch oft sehr karg gedeckt war? In diesen Jahren wurden Spucknäpfe eingeführt, um den Auswurf bei ständigem Husten besser entsorgen zu können.
Inzwischen weiß man, dass die Zuckerkrankheit mit der Bauchspeicheldrüse zusammenhängt. Die Diätempfehlungen haben sich nicht wesentlich geändert, waren für unsere bodenständige und arme Bevölkerung aber nicht wirklich durchführbar. Wichtig ist aber die neue Erkenntnis, dass körperliche Arbeit günstig für den Verlauf der Erkrankung ist.
Das Magengeschwür war eine ernsthafte und sehr schwere Erkrankung mit einer Sterblichkeit von 10%. Es bestand die Gefahr des Magendurchbruchs, ein fast sicheres Todesurteil. In dem Lehrbuch der Inneren Medizin von Prof. Mering, 1901, wurde folgende Therapie empfohlen: bei ausreichendem Kräftezustand ließ man den Patienten 4 -6 Tage ohne Nahrungsaufnahme und spülte den Magen mehrfach mit Kochsalzlösung durch einen Magenschlauch, der 1869 erstmals in Gebrauch genommen wurde. War der Patient sehr geschwächt gab man ihm ein Klistier mit 200 cm³ Milch, einer Messerspitze Salz, zwei gequirlten Eiern, einem Esslöffel Zucker und 5 – 10 Tropfen Opiumtinktur. In leichteren Fällen begann man gleich mit einer Milch- Kur von zunächst ¾ - 1 Liter Milch die allmählich auf drei Liter Milch pro Tag gesteigert wurde. In der zweiten Krankheitswoche gab man in geringer Menge dicke Schleimsuppen, Bouillon mit Ei, Milch mit Ei und Fleischsaft dazu. In der dritten Krankheitswoche bekam der Patient neben viel Milch auch Zwieback, Kakao, Grießbrei, Kartoffelbrei und Nudeln. Nach zwei Wochen strenger Bettruhe durfte der Patient in der dritten Woche zunächst täglich eine Stunde aufstehen, um dann das Auf- sein langsam zu steigern. In der vierten Woche durfte der Speiseplan erweitert werden mit Kalbshirn, Kalbsbries, Taube und Huhn und weichen Eiern. Ein weiterer Kostaufbau erfolgte in den nächsten 2 – 3 Wochen mit rohem geschabten Rindfleisch oder Schinken, geröstetem Brot mit Butter, jungem Gemüse wie Blumenkohl, Spargel, Spinat und Erbsenpüree. Zusätzlich wurden alkalische Mineralwässer empfohlen und große warme Leibwickel. Über Monate und Jahre sollten rohes Obst, Kohl, Sauerkraut und Schwarzbrot gemieden werden.
1895 wurde die erste Röntgenaufnahme gemacht und diese Erfindung nimmt einen stürmischen Verlauf. Schon vor der Jahrhundertwende wurde an vielen Universitäten mit der neuen Methode experimentiert und auch schon bald wurden Röntgen-Strahlen zur Behandlung von diversen Erkrankungen eingesetzt. Es brauchte Jahrzehnte, bis die Mediziner mit den Strahlen vertraut waren, Chancen und Risiken kannten. So wurde die Frau von Dr. Pieper 1928 am Schienbein mit Röntgenstrahlen behandelt. Zeitlebens behielt sie an dieser Stelle eine nicht heilende Wunde.
1895 entwickelt Riva-Rocci ein erstes Blutdruckmessgerät, was in den folgenden Jahren verbessert wird und mit dem man ab 1905 sowohl den oberen (systolischen) wie auch den unteren Wert (diastolischen) Blutdruck messen kann.
1885 wird der Wirkstoff des Aspirins entwickelt und kommt ab 1898 in den Handel.
Anna Maria Riebesell wohnte in dem Haus Nr. 19 in Sprötze. Sie war gebürtig aus Schillingsbostel und kam durch Heirat 1886 hierher. Obwohl sie keinerlei medizinische Ausbildung hatte, machte sie sich im Dorf einen Namen wegen ihres guten Geschickes im Umgang mit Krankheiten und Entbindungen. Sie war erste Ansprechpartnerin bei Erkrankungen im Ort und selbst in den späten Zwanziger Jahren wurde sie zu Entbindungen gerufen.
Dr. Ludwig Narten, geb. 1901, der Sohn des Dentisten Louis Narten, studiert Zahnmedizin und lässt sich in Tostedt in der „Villa Narten“ nieder. Wenn die Bewohner unserer Vierdörfer Probleme mit ihren Zähnen hatten, gingen sie zu Narten, als dem ersten Zahnarzt in dieser Region. Als abschreckendes Beispiel für die früheren rauen Behandlungen, stellte er in seinen Praxisräumen die Zangen des Sprötzer Schmieds zum Zähneziehen aus. Ungefähr zur selben Zeit (1931 – 1971) lässt sich Horst Renk, geb. 1898, als Dentist in
Tostedt nieder. Als Neubürger hat er es zunächst in Tostedt schwer. Wenn die Patienten zu ihm in die Praxis wollten, sagten sie nicht: „wir gehen zu Renk“, sondern „wie goh na Narten“. Narten war also in Tostedt zum Synonym für Zahnarzt geworden.
 1925
eröffnete Dr. Karl Lübke mit 26 Jahren in Buchholz eine
Praxis als praktischer Arzt und Geburtshelfer in dem Haus, das später
einmal das Buchholzer Rathaus wurde (am Standort der jetzigen
Empore). Sein Einzugsgebiet war riesig. Neben Buchholz versorgte er
auch Nenndorf, Steinbeck, Lüllau, Schierhorn und teilweise die
„Vierdörfer“. Hier überschnitt sich sein
Einzugsgebiet mit den Tostedter Ärzten, in seiner frühen
Zeit Dr. Schoekiel, Dr. Dunkhase und Dr. Vohrer. Er arbeitete eng mit
der Buchholzer Hebamme Christine Bärenfänger zusammen und
errichtete schließlich an seinem 1931 erbauten Wohn/Praxishaus
ein kleine Entbindungsstation, um sich bei der Geburtshilfe die
weiten Wege zu ersparen. Die Hausbesuche wurden zunächst noch
mit Pferd und Wagen gemacht, aber in den Dreißiger Jahren war
Dr. Lübke stolzer Besitzer eines Horch- PKW. Nach dem Krieg ist
er zunächst mit dem Motorrad unterwegs bis er von der englischen
Besatzungsmacht 1946 und 1948 die Genehmigung erhält, einen VW
zur Berufsausübung mit einem maximalen Radius von 80 Kilometern
zu benutzen. Dr. Lübkes „Markenzeichen“ ist die nie
ausgehende Zigarre und seine große Menschlichkeit im Umgang mit
den Kranken.
1925
eröffnete Dr. Karl Lübke mit 26 Jahren in Buchholz eine
Praxis als praktischer Arzt und Geburtshelfer in dem Haus, das später
einmal das Buchholzer Rathaus wurde (am Standort der jetzigen
Empore). Sein Einzugsgebiet war riesig. Neben Buchholz versorgte er
auch Nenndorf, Steinbeck, Lüllau, Schierhorn und teilweise die
„Vierdörfer“. Hier überschnitt sich sein
Einzugsgebiet mit den Tostedter Ärzten, in seiner frühen
Zeit Dr. Schoekiel, Dr. Dunkhase und Dr. Vohrer. Er arbeitete eng mit
der Buchholzer Hebamme Christine Bärenfänger zusammen und
errichtete schließlich an seinem 1931 erbauten Wohn/Praxishaus
ein kleine Entbindungsstation, um sich bei der Geburtshilfe die
weiten Wege zu ersparen. Die Hausbesuche wurden zunächst noch
mit Pferd und Wagen gemacht, aber in den Dreißiger Jahren war
Dr. Lübke stolzer Besitzer eines Horch- PKW. Nach dem Krieg ist
er zunächst mit dem Motorrad unterwegs bis er von der englischen
Besatzungsmacht 1946 und 1948 die Genehmigung erhält, einen VW
zur Berufsausübung mit einem maximalen Radius von 80 Kilometern
zu benutzen. Dr. Lübkes „Markenzeichen“ ist die nie
ausgehende Zigarre und seine große Menschlichkeit im Umgang mit
den Kranken.
Am 1.1.1936 trat die Satzung des Krankenunterstützungsvereins Vierdörfer in Kraft. Damit konnten sich erstmals in unserer Region auch die Bauern und die Selbständigen bei Krankheit versichern. Die monatlichen Beiträge betrugen 1,- RM pro Person, bei Kindern bis zur Konfirmation die Hälfte, ab dem 4. Kind waren diese beitragsfrei. Sie erhielten auf ihre eingereichten Rechnungen in Höhe von 10,- bis 100,- RM 80% erstattet, bei Rechnungen von 100,- bis 750,- RM 90%. Erkrankte ein weiteres Familienmitglied so hatte es nur die Hälfte der Kosten zu tragen. Die Versicherten hatten einen Arzt in Buchholz, Tostedt oder Hollenstedt aufzusuchen, außer in Unglücksfällen, wo sie gleich ein Krankenhaus aufsuchen konnten. Bezahlt wurde die fachärztliche Behandlung und die Krankenhausbehandlung, wenn sie vom Hausarzt für notwendig gehalten wurde. Konsultierte ein Versicherter wiederholt in leichtfertiger Weise einen Arzt, konnte er aus dem Verein ausgeschlossen werden. Für ein regelmäßig verlaufendes Wochenbett wurde keine Beihilfe gewährt, ebenso wenig für Zahnbehandlungen, Geisteskrankheiten und Krankheiten durch Selbstverschulden (Schlägereien, Trunksucht). Vorbeugende Untersuchungen und Maßnahmen waren noch nicht „erfunden“.
In den dreißiger Jahren hatten 80% der Bevölkerung eine Tuberkulose durchgemacht, häufig in Form einer verschleppten Grippe, aber nur wenige waren manifest daran erkrankt. Die Behandlung stützte sich auf drei Säulen: Liegekuren an frischer Luft zum Beispiel im Heidehaus in Jesteburg, gute Ernährung und diverse operative Verfahren. Die Tagestherapiekosten in Jesteburg betrugen zu der Zeit 5,60 RM, der Tagesverdienst eines Maurers lag bei 6,- RM netto! Die Sterblichkeit lag jetzt noch bei 5%.
Für die Zuckerkrankheit gab es seit 1933 eine medikamentöse Behandlung – Synthalin, die Tablette hatte allerdings eine sehr lange Wirkdauer, und so waren Überdosierungen häufig. Seit 1936 gab es Insulin als Depotinjektion, das aus Schweinepankreas (Bauchspeicheldrüse) gewonnen wurde. Damit wurde eine effektive Behandlung möglich, der Therapieerfolg wurde über gelegentliche Untersuchungen auf Zuckerausscheidung im Harn kontrolliert.
Die Lungenentzündung war schon immer eine sehr schwerwiegende Erkrankung, deren Überleben von dem Gesundheitszustand vor Beginn der Erkrankung abhing, die aber als Komplikation nach einer Grippe oft auch junge, ansonsten gesunde kräftige Menschen dahinraffte. So war die Entwicklung der Sulfonamide, die die Vermehrung von Krankheitskeimen im Körper hemmt, ein Meilenstein in der Medizin. Zur Behandlung der Erkrankten wird zunächst darauf hingewiesen, dass der Kranke absolute Schonung brauche, eine leichte Kost erhalten solle, in erster Linie der Kreislauf beobachtet werden müsse und namentlich bei älteren Menschen das Herz und der Kreislauf gestützt werden muss. Verschiedene Wickel sollen die Temperatur senken, den Kreislauf anregen und das Abhusten fördern. Erst dann wird von einer Sulfonamid– Behandlung gesprochen, die in einzelnen Fällen gemacht werden könne, zur Unterstützung des Krankheitsverlaufes.
 Im
Jahre 1936 übernahm Dr. Ottomar Pieper die Praxis von Dr.
Otto Vohrer in Tostedt. Auch sein Einzugsgebiet war riesig. Mit dem
Auto besuchte er seine Patienten in Tostedt, Todtshorn, Welle,
Wistedt, Kakenstorf, Drestedt und Wenzendorf. Häufig wurde er
auch zu Unfällen am Trelder Berg gerufen. Während des
Krieges war er mit Pferd und Wagen unterwegs, danach zunächst
mit Fahrrad und einem Motorrad. Er hatte ein Gespür für
psychosomatische Zusammenhänge, verwendete viel Hausmittel und
homöopathische Mittel, setzte gern Blutegel, die er aus der
Einhorn– Apotheke bezog. Gleichzeitig liebte er aber auch die
kleine Chirurgie. Die Geburtshilfe war regelmäßiger Teil
seines Arbeitsgebietes, eine Ausschabung wurde schon mal auf dem
Küchentisch gemacht, wobei ihm seine Frau, eine ausgebildete
Krankenschwester hilfreich zur Seite stand und die Äthernarkose
überwachte. Notärzte gab es nicht und die Krankenhäuser
waren weit entfernt, so machte er einmal notfallmäßig
einen Luftröhrenschnitt bei einem Patienten im Auto. Als Hamburg
1943 nach den fürchterlichen Bombardierungen brannte, machte er
sich ganz selbstverständlich auf den Weg und versorgte dort die
Menschen mit Phosphorverbrennungen.
Im
Jahre 1936 übernahm Dr. Ottomar Pieper die Praxis von Dr.
Otto Vohrer in Tostedt. Auch sein Einzugsgebiet war riesig. Mit dem
Auto besuchte er seine Patienten in Tostedt, Todtshorn, Welle,
Wistedt, Kakenstorf, Drestedt und Wenzendorf. Häufig wurde er
auch zu Unfällen am Trelder Berg gerufen. Während des
Krieges war er mit Pferd und Wagen unterwegs, danach zunächst
mit Fahrrad und einem Motorrad. Er hatte ein Gespür für
psychosomatische Zusammenhänge, verwendete viel Hausmittel und
homöopathische Mittel, setzte gern Blutegel, die er aus der
Einhorn– Apotheke bezog. Gleichzeitig liebte er aber auch die
kleine Chirurgie. Die Geburtshilfe war regelmäßiger Teil
seines Arbeitsgebietes, eine Ausschabung wurde schon mal auf dem
Küchentisch gemacht, wobei ihm seine Frau, eine ausgebildete
Krankenschwester hilfreich zur Seite stand und die Äthernarkose
überwachte. Notärzte gab es nicht und die Krankenhäuser
waren weit entfernt, so machte er einmal notfallmäßig
einen Luftröhrenschnitt bei einem Patienten im Auto. Als Hamburg
1943 nach den fürchterlichen Bombardierungen brannte, machte er
sich ganz selbstverständlich auf den Weg und versorgte dort die
Menschen mit Phosphorverbrennungen.
Im Jahre 1937 gab es ein vermehrtes Auftreten von Diphtherie in unserer Gegend. Die Zwillingsmädchen von Dora Gentzsch aus Sprötze verstarben daran. Zwar gab es schon seit über 40 Jahren die Möglichkeit ein Diphtherie- Antitoxin zu spritzen, dennoch lag die Sterblichkeit zwischen 2 und 10% aller Erkrankten in Abhängigkeit von der Schwere der Infektion und dem möglichst frühen Spritzen von dem Diphtherieserum. In der Zeit vor der Serum Behandlung rechnete man mit 50 – 70 % Todesfälle nach Ansteckung.
 1938
ließ sich in Tostedt Dr. Johann Friedrich Müller als
praktischer Arzt nieder. Eigentlich wollte er nach Lüneburg, da
er aber kein Parteimitglied war, wurde ihm das verwehrt. Im Sommer
1939 wurde er zu einer Wehrübung eingezogen. Nach kurzer
amerikanischer Gefangenschaft kam er im Sommer 1945 nach Hause
zurück. Die Praxis übte er vormittags aus, der Nachmittag
war den Besuchen vorbehalten. Viele seiner Patienten kamen mit dem
Bus aus Welle, gegen 15 Uhr fuhren sie mit dem Bus zurück, es
war also eine Tagesunternehmung. Sein Sohn berichtete von vielen
Unfallverletzen, die sein Vater betreute. Auch wurde als
Unfallschwerpunkt wieder der Trelder Berg genannt, aber auch die
Kreuzung beim Gasthaus Wille in Welle. Da die Straßen im
Kreisgebiet vielfach in unausgebautem schlechtem Zustand waren,
wurden die Söhne von Dr. Müller häufig zum Schieben
des festgefahrenen Autos des Vaters geholt.
1938
ließ sich in Tostedt Dr. Johann Friedrich Müller als
praktischer Arzt nieder. Eigentlich wollte er nach Lüneburg, da
er aber kein Parteimitglied war, wurde ihm das verwehrt. Im Sommer
1939 wurde er zu einer Wehrübung eingezogen. Nach kurzer
amerikanischer Gefangenschaft kam er im Sommer 1945 nach Hause
zurück. Die Praxis übte er vormittags aus, der Nachmittag
war den Besuchen vorbehalten. Viele seiner Patienten kamen mit dem
Bus aus Welle, gegen 15 Uhr fuhren sie mit dem Bus zurück, es
war also eine Tagesunternehmung. Sein Sohn berichtete von vielen
Unfallverletzen, die sein Vater betreute. Auch wurde als
Unfallschwerpunkt wieder der Trelder Berg genannt, aber auch die
Kreuzung beim Gasthaus Wille in Welle. Da die Straßen im
Kreisgebiet vielfach in unausgebautem schlechtem Zustand waren,
wurden die Söhne von Dr. Müller häufig zum Schieben
des festgefahrenen Autos des Vaters geholt.
Schon um die Jahrhundertwende begann man die elektrischen Herzströme aufzuzeichnen, es war der Beginn des EKGs. Über lange Zeit war es ein Verfahren zur Feststellung von Herzrhythmusstörungen. Noch 1942 wird in dem Fachbuch der Inneren Medizin berichtet, dass man mit einem besonders komplizierten Verfahren auf einen Herzinfarkt schließen könne. Zur Behandlung des akuten Herzinfarktes gab man zur Schmerzbekämpfung Morphium, stellte die Patienten über sechs Wochen absolut ruhig und überlegte, dann ein EKG schreiben zu lassen. Die EKG- Geräte waren aufwendige große Maschinen, zu denen der Patient hingefahren werden musste, zumal sie wenig verbreitet waren. Mit Sicherheit gab es sie nicht in niedergelassenen Praxen. Zur Sterblichkeit durch den Herzinfarkt konnten damals noch keine statistischen Angaben gemacht werden. Man sah einen Zusammenhang mit dem Nikotingebrauch und mit reichlicher Ernährung, von Fettstoffwechselstörungen war noch keine Rede.
In den 40er Jahren hatte man noch keine Obergrenze der Blutdruckwerte festgelegt. Man sprach von einem Hochdruckbesitzer statt von einem Hochdruckkranken. Einen oberen Wert von unter 160mm Hg wollte man in keinem Fall als krankhaft ansehen, sondern das Lehrbuch der Inneren Medizin von 1942 berichtete auch von Werten bis 300mm Hg und darüber. Bei dem unteren Blutdruckwert legte man sich fest, er solle 80mm nicht übersteigen. Man sprach von dem hohen Blutdruck als einer der modernsten Krankheiten, gezüchtet durch die einfache Handhabung des Blutdruckgerätes. Noch sehr lange wird es heißen: der obere Normalwert des Blutdrucks sei das Alter des Patienten in Jahren plus 100. Es wurde beschrieben, dass ein häufiger Zusammenhang mit einer kurzen und gedrungenen Körperform und Fettleibigkeit besteht, zudem bestehe auch oft eine leichte Zuckerkrankheit und eine erhöhte Neigung zum Schlaganfall. Die Behandlung beschränkte sich auf allgemeine Maßnahmen wie der nervösen Entlastung, unterstützt durch Beruhigungs- oder leichte Schlafmittel, salzarme Kost, Verminderung der Eiweißzufuhr, Rohkost- und Fastenkuren, in einigen Fällen auch Aderlässe.
 Schon
1943 kam Schwester Ella Rogalla in die Vierdörfer. Sie
war von der Kirchengemeinde Hollenstedt zur Versorgung der Vierdörfer
mit Wenzendorf und Klauenburg eingestellt. Wir können heute nur
vermuten, dass sie die wenigen verbliebenen Ärzte bei ihrer
Tätigkeit unterstützen sollte. Sie arbeitete eng mit Dr.
Lübke zusammen und machte zweimal in der Woche mit ihm eine
Besuchstour bei den Kranken. Bei Beschwerden wurde zunächst sehr
häufig Schwester Ella gefragt - und nur wenn sie es für
nötig befand, wurde ein Arzt gerufen oder aufgesucht.
Schon
1943 kam Schwester Ella Rogalla in die Vierdörfer. Sie
war von der Kirchengemeinde Hollenstedt zur Versorgung der Vierdörfer
mit Wenzendorf und Klauenburg eingestellt. Wir können heute nur
vermuten, dass sie die wenigen verbliebenen Ärzte bei ihrer
Tätigkeit unterstützen sollte. Sie arbeitete eng mit Dr.
Lübke zusammen und machte zweimal in der Woche mit ihm eine
Besuchstour bei den Kranken. Bei Beschwerden wurde zunächst sehr
häufig Schwester Ella gefragt - und nur wenn sie es für
nötig befand, wurde ein Arzt gerufen oder aufgesucht.
Die Kriegs- und Nachkriegszeit brachte einschneidende Veränderungen in unsere Dörfer. Standen während des Krieges ein Teil unserer Hausärzte im Feld und so nicht für unsere Bewohner zur Verfügung, kamen mit Kriegsende nicht nur eine Vielzahl von ausgebombten Hamburgern und Flüchtlingen zu uns, sondern es kamen eine größere Anzahl von neuen Ärzten hierher.
Dr. Brettschneider kam 1945 aus Ostpreußen nach Tostedt. Dr. Pieper half ihm mit medizinischem Gerät aus, so dass er eine Praxis eröffnen konnte. In Buchholz praktizierten Dr. August Freundorfer und Frau Dr. Helga Henkel aus Riga, die in ihre Praxisräume Dr. Nikolai Riesenkampf, Facharzt für HNO aufnahm, ein Flüchtling aus Estland. Nach schwierigen Auseinandersetzungen mit der kassenärztlichen Vereinigung bekam er 1949 die Zulassung als HNO-Arzt. Ca 1951 bekam er eine Belegstation im Buchholzer Krankenhaus und arbeitete dort bis zu seinem Tod im Jahre 1966. Dr. Georg Zollenkopf war Marinearzt gewesen und richtete in seinem Wochenendhaus an der Wiesenstraße eine kleine Praxis ein, die nach seinem Tod 1954 von Dr. Karlgustaf Braune übernommen wurde. Dr. Braune war Internist, konnte sich aber zunächst nur als praktischer Arzt niederlassen. Dr. Walter Meyer war als Chirurg an dem früheren Luftwaffenlazarett an der Hamburger Straße tätig, er wurde 1950 von Dr. Kurt Knewitz abgelöst, der aus Königsberg geflohen war. Dr. Erich Pohl, Flüchtling aus dem Wartegau und gebürtiger Wiener, begann seine ärztliche Tätigkeit ebenfalls am früheren Buchholzer Lazarett. Schließlich kam 1947 der Königsberger Arzt
Dr. Frank Grossmann nach Sprötze und ließ sich hier als praktischer Arzt und Geburtshelfer nieder.
Im Oktober 1945 übergab die englische Militärbehörde dem Landkreis Harburg das frühere Luftwaffenlazarett an der Hamburger Straße. Es war 1942 errichtet worden, bis Kriegsende sei es noch nicht völlig fertig gestellt gewesen und nach dem Krieg ausgeplündert worden. So war der Start sehr schwierig. Schon die Beschaffung von Strohsäcken für die Patienten stellte ein erhebliches Problem dar. Das Lazarett hatte 200 Betten, 100 internistische betreut von Dr. Kügler und Dr. Erich Pohl und 100 chirurgische Betten, betreut von Dr. Walter Meyer und seinem Assistenzarzt Dr. Heinz Winkler. Als Dr. Helmut Kastendieck, der Sohn des früheren Buchholzer Pastors, im Januar 1946 nachfragte, ob er als Gynäkologe dort arbeiten könne, gab ihm der Chirurg Dr. Meyer bereitwillig 23 Betten ab, so entstand die erste gynäkologisch- geburtshilfliche Station in Buchholz. Die Station hatte einen großen Einzugsbereich. Jährlich wurden 200 bis 250 Frauen dort entbunden und das obwohl doch die Mehrzahl der Frauen noch mittels Hausgeburten entbanden. Dr. Kastendieck blieb 3 ½ Jahre in Buchholz bevor er an das AK Harburg wechselte. Seine Nachfolger waren Prof. Dr. Nevinny-Stickel aus Königsberg bis 1960, Dr. Rausch, der nach nur zwei Jahren in Buchholz nach einem Autounfall verstarb, Dr. Heinz Rohrbach und schließlich 1971 Dr. Protzen.
Der Internist Dr. Kügler aus Riga leitete die interne Abteilung bis zu seinem Tode 1954. Interimsleiter war für ein Jahr Dr. Erich Pohl, bis 1956 Dr. Horst Schubert, Facharzt für Inneres und Lungenfacharzt, die Abteilung bis 1977 führte. Sein Nachfolger war Dr. Jürgen Maintz. In der Zeit von Dr. Schubert gab es im Frühjahr und im Herbst jeweils ein gehäuftes Auftreten von Magengeschwüren. Mittlerweile war man der Ansicht, dass eine strikte Magenschonkost zur Behandlung nicht notwendig sei, aber Kaffee, Nikotin und scharf gewürzte Speisen seien zu vermeiden. Der Patient solle viel körperliche Ruhe einhalten und möglichst auch aus seiner gewohnten Umgebung geholt werden. Beliebt waren damals so genannte Rollkuren, häufige kleine Mahlzeiten und Magensäurebindende Medikamente wie Maaloxan. Die Behandlung zog sich über drei bis sechs Wochen hin. Die Diagnostik erfolgte häufig durch eine Röntgenkontrastuntersuchung. Eine eigentliche Ursache der Magengeschwüre war nicht bekannt.
Dr. Walter Meyer war der erste chirurgische Chefarzt im Buchholzer Krankenhaus, sein Nachfolger wurde 1950 Dr. Kurt Knewitz aus Königsberg. 1961 übernahm Dr. Carsten Benthien diese Aufgabe. Über viele Jahre wurden sie bei den Operationen von Narkoseschwestern unterstützt, die nach ihren Vorgaben die Narkose mit Äther durchführten. Der erste Narkosearzt = Anästhesist kam erst in den späten sechziger Jahren an das Buchholzer Krankenhaus. Bei Gallensteinleiden wurde mit Kontrastmittel eine Röntgenaufnahme durchgeführt und mittels einer Reizmahlzeit (Eigelb) die Funktion der Gallenblase überprüft. Bei Oberschenkelhalsbrüchen wurden die Patienten in einen Streckverband gelegt und nach einigen Tagen wurde, falls möglich, eine Nagelung durchgeführt. Nach der Nagelung konnte das Hüftgelenk bewegt, aber noch nicht belastet werden. Der Einsatz einer künstlichen Hüfte am Unfalltag, die auch sogleich belastungsstabil war, kam erst in der 2. Hälfte der Siebziger Jahre auf. War Dr. Benthien noch Facharzt für Chirurgie und Urologie, so haben sich inzwischen die operativen Fächer weiter spezialisiert. 1990 übernahm Dr. Wolf-Dieter Fokuhl die Allgemein- Bauch und Gefäßchirurgie, Dr. Hermann Savary die Unfallchirurgie. Die Urologie ist seitdem in Buchholz nicht mehr vertreten.
1955 wurde das neue Buchholzer Krankenhaus an seinem jetzigen Standort mit 200 Betten errichtet. Zu damaliger Zeit betrug der Pflegesatz 14,20 DM pro Tag, im Jahre 2002 257,- €. Die Verweildauer im Krankenhaus lag bei durchschnittlich drei Wochen, inzwischen liegt sie unter zehn Tagen.
Als Dr.
Grossmann 1947 nach Sprötze kam, hielt er einige Stunden pro
Woche Sprechstunden in der Wohnstube von Eggers in der Schmiedegasse
4 ab. Die Diele war sein Wartezimmer. Sein Instrumentarium waren sein
Stethoskop, ein Reflexhammer, ein Blutdruckmessgerät, ein
geburtshilfliches Besteck sowie ein geschultes Auge und Ohr und ein
ausgebildeter Tastsinn. Anfang 1948 konnte er das frühere
Clubzimmer in Heins Gasthof zu einer ersten Praxis ausbauen. Auf dem
Bild sieht man ihn mit seiner Vermietrein Frida Heins 1948. Eine
Zwischenwand musste gezogen werden und die Gemeindekasse verlangte
1000,- RM an Gebühren. In diesen Räumen blieb Dr.
Grossmann  zwei
Jahre, dann hieß es wieder umziehen, denn die Gastwirtin
benötigte jetzt das ehemalige Clubzimmer für ihren eigenen
Bedarf. Die nächsten zwei Jahre praktizierte er in einer
Souterrainwohnung in der Sprötzer Bahnhofstraße 12, bis
die Tochter des Hauses heiratete und dort einzog. Glücklicherweise
wurde dann die Zahnarztpraxis von Martin Heringslack in der Sprötzer
Bahnhofstrasse 15 frei. Er war glücklich, nun endlich neben
einem Sprechzimmer und Wartezimmer auch einen kleinen
Bestrahlungsraum zu haben. Die Praxisausstattung wurde um eine
Mikrowelle, eine Höhensonne, ein Gerät zur Zählung von
roten und weißen Blutzellen und eine Zentrifuge für
Urinuntersuchungen erweitert. Bei Diabetikern wurde mit Nylanders
Reagenz der Urinzucker bestimmt, eine aufwendige Methode. Urin-
Teststreifen kamen erst in den späten Sechziger Jahren auf.
Diese Praxisräume behielt er, bis er 1960 sein eigenes Praxis-
und Wohnhaus in der Königstraße beziehen konnte. Seine
Praxisräume waren nun etwas größer und so investierte
er jetzt in ein Halswirbelsäulenstreckgerät und einen
Lichtkasten zur Behandlung von Nasennebenhöhlenerkrankungen.
Seit dieser Zeit beschäftigte er Frau Hildegard Rothe, eine
ausgebildete Krankenschwester, und später Frau Christel Krause.
Zuvor hatte ihn schon seine Ehefrau Martha in der Sprechstunde
unterstützt. Seine ehemaligen Praxisräume in der
Königstraße sind jetzt sein Altersdomizil.
zwei
Jahre, dann hieß es wieder umziehen, denn die Gastwirtin
benötigte jetzt das ehemalige Clubzimmer für ihren eigenen
Bedarf. Die nächsten zwei Jahre praktizierte er in einer
Souterrainwohnung in der Sprötzer Bahnhofstraße 12, bis
die Tochter des Hauses heiratete und dort einzog. Glücklicherweise
wurde dann die Zahnarztpraxis von Martin Heringslack in der Sprötzer
Bahnhofstrasse 15 frei. Er war glücklich, nun endlich neben
einem Sprechzimmer und Wartezimmer auch einen kleinen
Bestrahlungsraum zu haben. Die Praxisausstattung wurde um eine
Mikrowelle, eine Höhensonne, ein Gerät zur Zählung von
roten und weißen Blutzellen und eine Zentrifuge für
Urinuntersuchungen erweitert. Bei Diabetikern wurde mit Nylanders
Reagenz der Urinzucker bestimmt, eine aufwendige Methode. Urin-
Teststreifen kamen erst in den späten Sechziger Jahren auf.
Diese Praxisräume behielt er, bis er 1960 sein eigenes Praxis-
und Wohnhaus in der Königstraße beziehen konnte. Seine
Praxisräume waren nun etwas größer und so investierte
er jetzt in ein Halswirbelsäulenstreckgerät und einen
Lichtkasten zur Behandlung von Nasennebenhöhlenerkrankungen.
Seit dieser Zeit beschäftigte er Frau Hildegard Rothe, eine
ausgebildete Krankenschwester, und später Frau Christel Krause.
Zuvor hatte ihn schon seine Ehefrau Martha in der Sprechstunde
unterstützt. Seine ehemaligen Praxisräume in der
Königstraße sind jetzt sein Altersdomizil.
Da Dr. Grossmann zunächst keinen Wohnraum in Sprötze fand, behielt er bis 1954 seine Wohnmöglichkeit in Nenndorf bei und fuhr täglich mit dem Motorrad zu seinen Patienten.
Das Penicillin hatten die Amerikaner schon in den letzten Kriegsjahren zur Verfügung gehabt, wollte es aber Dr. Großmann einem Patienten in Sprötze verabreichen, musste er zunächst eine Genehmigung bei der englischen Besatzungsmacht einholen, das Präparat aus einer Apotheke in Harburg abholen und erst dann konnte er es dem Patienten dreimal täglich spritzen. Penicillin in Tablettenform gab es erst Jahre später.
Die Syphilis, eine Geschlechtskrankheit, war eine Erkrankung, die auch in unseren Dörfern seit Jahrhunderten vorkam. Welche Rolle die „Reeperbahn“ dabei spielte, ist nicht überliefert, aber die diversen Kriege, durchziehende Soldaten oder aus dem Krieg zurückkehrende Soldaten trugen zu ihrer Verbreitung bei. Schon seit dem 18. Jahrhundert waren Schmierkuren mit Quecksilber bekannt, im frühen 20. Jahrhundert setzte man Arsen- Verbindungen zur Behandlung ein. Der Durchbruch in der Behandlung kam erst mit der Entwicklung des Penicillins. Spätfolgen behandelte Dr. Grossmann ambulant. So hatte er einen Patienten mit Tabes dorsalis, einer Spätfolge der Syphilis mit Erkrankung des Rückenmarks. In regelmäßigen Abständen musste dem Patienten Nervenwasser aus dem Wirbelkanal abgezogen werden. Zu dem Zweck kam er einige Kilometer mit dem Fahrrad in die Praxis, nach der Rückenmarkspunktion und einer kleinen Ruhepause, fuhr er wieder mit dem Fahrrad nach Hause. Üblich ist heute eine 24-stündige strengste Bettruhe.
Die Behandlung der Zuckerkrankheit = Diabetes mellitus war inzwischen etabliert. Die Behandlung erfolgte durch verschiedene Tabletten und Insulinspritzen. In den hausärztlichen Praxen wurden nur selten Blutzuckerwerte gemessen, auch Dr. Grossmann bestimmte Blutzuckerwerte nicht selbst. Die Patienten gingen in größeren Abständen zu den in Buchholz niedergelassenen Internisten. Häufig hungerten die Patienten ein bis zwei Tage vor der Blutzuckerkontrolle, damit die Werte möglichst gut ausfielen. Dadurch beruhigt konnte man im Anschluss wieder etwas besser essen oder feiern. Insgesamt wurde der Alterszucker häufig auf die leichte Schulter genommen. Spätfolgen wie Schlaganfall, Niereninsuffizienz, Erblindung etc. wurden von den Patienten nicht als Folge der Stoffwechselerkrankung wahrgenommen.
Entbindungen waren ein wichtiger Teil der hausärztlichen Versorgung. Obwohl die normal verlaufende Geburt keine Kassenleistung war (Schwangerschaftsvorsorgeuntersuchungen wurden 1966 als Kassenleistung eingeführt, die normale Entbindung 1968) nahmen ab den späten Fünfziger Jahren die Entbindungen im Krankenhaus kontinuierlich zu, die Hausgeburten ab. Aus heutiger Sicht unvorstellbar war eine Entbindung auf dem Heuboden bei Kerzenschein! die Dr. Heinz Winkler auf dem Gut Holm in den Fünfziger Jahren leitete. Die letzte Geburt, die Dr. Grossmann leitete, war 1956. Notfallmäßig kam Frau König aus Trelde in seine Praxisräume und wurde dort entbunden.
In der Chronik - 500 Jahre Buchholz – erschienen 1950, werden zwei Buchholzer Zahnärzte genannt: Frau Dr. Marga Lummerich und Dr. Johannes Markussen. Weitere Erwähnung fanden die Dentisten Hans Burghart und H.A. Glüsing. Die Dentisten hatten das Handwerk des Zahntechnikers gelernt. Nach Fortbildung an einer Dentistenschule durften sie am Patienten arbeiten. Ab 1952 wurden sie den Zahnärzten weitgehend gleichgestellt und sie wurden in die Zahnärztekammer aufgenommen. Die Buchholzer Chronik benennt auch noch einen Zahnpraktiker Wilhelm Barra. Zahnpraktiker hatten keine festgelegte Ausbildung durchlaufen, waren schon länger zahnärztlich tätig gewesen und bekamen eine eingeschränkte Genehmigung zur Berufsausübung. Mitglied in der Zahnärztekammer konnten sie nicht werden.
 Martin
Heringslack suchte nach seiner Ausbildung und einer
Assistentenzeit in Zeven eine Möglichkeit sich als Zahnarzt
niederzulassen. Der damalige Bürgermeister Wilhelm Kröger
unterstützte ihn sehr, und so ergab sich 1952 die Möglichkeit,
den früheren Kuhstall von Wentzien, in der Sprötzer
Bahnhofstraße 15, als Zahnarztpraxis auszubauen. Die
Anfangszeit war schwer. Ohne Kassenzulassung konnten die Behandlungen
von Kassenpatienten nicht abgerechnet werden. Es blieben nur
Privatpatienten und Patienten der Ersatzkassen, aber davon gab es
wenige. Das ging so bis 1954, als er endlich die ersehnte
Kassenzulassung bekam. Die Kassen bezahlten wenig, damals waren es
25,- DM pro Patient und Quartal. Eine Prothese wurde nur bezuschusst,
wenn im Ober- oder Unterkiefer fünf Zähne fehlten. Martin
Heringslack war im Dorf sehr angesehen. Immer wieder wurde erzählt,
dass er sehr gut Zähne ziehen kann. Nach 40- jähriger
Tätigkeit gab er 1992 seine Zahnarztpraxis in jüngere
Hände. Sein Nachfolger ist Dr. Klaus Grigoleit.
Martin
Heringslack suchte nach seiner Ausbildung und einer
Assistentenzeit in Zeven eine Möglichkeit sich als Zahnarzt
niederzulassen. Der damalige Bürgermeister Wilhelm Kröger
unterstützte ihn sehr, und so ergab sich 1952 die Möglichkeit,
den früheren Kuhstall von Wentzien, in der Sprötzer
Bahnhofstraße 15, als Zahnarztpraxis auszubauen. Die
Anfangszeit war schwer. Ohne Kassenzulassung konnten die Behandlungen
von Kassenpatienten nicht abgerechnet werden. Es blieben nur
Privatpatienten und Patienten der Ersatzkassen, aber davon gab es
wenige. Das ging so bis 1954, als er endlich die ersehnte
Kassenzulassung bekam. Die Kassen bezahlten wenig, damals waren es
25,- DM pro Patient und Quartal. Eine Prothese wurde nur bezuschusst,
wenn im Ober- oder Unterkiefer fünf Zähne fehlten. Martin
Heringslack war im Dorf sehr angesehen. Immer wieder wurde erzählt,
dass er sehr gut Zähne ziehen kann. Nach 40- jähriger
Tätigkeit gab er 1992 seine Zahnarztpraxis in jüngere
Hände. Sein Nachfolger ist Dr. Klaus Grigoleit.
Im Jahre 1956 wurde die Satzung des Krankenunterstützungsvereins „Vierdörfer“ neu gefasst. Die Beiträge wurden auf monatlich 5,- DM erhöht, der Höchstbetrag für Erstattungen auf 1.500,- DM festgelegt. Es wurde weder Krankengeld noch Sterbegeld bezahlt. Da die Zahl der nicht in den gesetzlichen Krankenkassen Versicherten immer kleiner wurde und die zu erbringenden Leistungen immer größer, löste sich der Verein 1968 auf. Die verbliebenen Mitglieder gingen zur AOK oder zur landwirtschaftlichen Krankenkasse. An die übernehmenden Krankenkassen wurde ein Restguthaben in Höhe von ca. 10.000 DM ausgezahlt, entsprechend der Anzahl der übernommenen Personen. Die Leistungen der Krankenkassen wurden in den folgenden Jahren, gefördert von den politisch Verantwortlichen, stetig erweitert:
1966 Mutterschaftsvorsorge
1968 Normale Entbindung
1971 Prävention als Pflichtaufgabe, Krebsfrüherkennung, Kinderuntersuchungen
1974 zeitlich unbegrenzter Krankenhausaufenthalt
1974 Krankengeld bei Verdienstausfall wegen Betreuung eines erkrankten Kindes
1975 Straffreier Schwangerschaftsabbruch
1989 Gesundheitsuntersuchung ab 35 Jahre
1990 Leistungen zur künstlichen Befruchtung
1998 Jugendgesundheitsuntersuchung
1999 Psychotherapie durch Psychologen
Die Sechziger Jahre stellten eine Umbruchzeit in der ärztlichen Versorgung dar. Waren in den ländlich strukturierten Gebieten die Hausärzte die Hauptansprechpartner in allen Bereichen
der medizinischen Versorgung, kamen jetzt die Fachärzte auch aufs Land. Als einer der ersten Fachärzte ließ sich Dr. Erich Pohl 1956 in Buchholz als Internist nieder. Die Praxis war ausgestattet mit einem Labor, einem Röntgenapparat, einem EKG-Gerät und einem Gerät zur Grundumsatzbestimmung bei Schilddrüsenerkrankungen. Die Investitionskosten beliefen sich auf 15.000,- DM. Das EKG-Gerät war transportabel, mit ihm fuhr Frau Pohl durch den halben Landkreis zu den Patienten. Allein die Erdung des Gerätes war schwierig. Das Erdungskabel musste noch durch das Zimmerfenster nach außen geführt und befestigt werden, z.B. mit einer Mistgabel.
1961 ließ sich Dr. Kurt Knewitz als Chirurg nieder und baute später eine kleine Privatklinik am Uhlengrund, die er mit seiner Ehefrau und Kollegin betrieb. 1961 kam Frau Dr. Magdalene Wtoka als Kinderärztin nach Buchholz. Ihr Einzugsgebiet war riesig und ging weit über den Landkreis hinaus.
Als Dr. Heinz Rohrbach 1965 an das Krankenhaus Buchholz kam, hatte er auch noch die Genehmigung zur ambulanten Betreuung der Frauen. Das änderte sich aber schon bald, als Dr. Kampmann sich ebenfalls als Gynäkologe in Buchholz niederließ.
Dr. Völger kam 1967 als Augenarzt nach Buchholz und übernahm die Praxis von Dr. Kunde, der sich wenige Jahre zuvor in Buchholz niedergelassen hatte.
Dr. Kraack praktizierte als Hautarzt seit 1969 in Buchholz und mit Bernd Simon kam 1973 der erste Orthopäde in unsere Stadt. Dr. Werner Eder arbeitete seit 1977 als erster niedergelassene Urologe und Karl-Heinz Husmann seit 1983 als Neurologe und Psychiater. Die Betreuung von Patienten mit Depressionen und Schizophrenien war bis dahin den Hausärzten auf dem Lande überlassen. Sicher gab es in Hamburg Fachkollegen, aber bei akuten Verläufen waren die Hausärzte auf sich gestellt, das war nicht immer leicht. Psychologen zur Mitbetreuung von seelischen Erkrankungen waren zu der Zeit ganz selten. Für die kassenärztliche Betreuung standen sie nicht zur Verfügung, außer über ein schwieriges Antragverfahren.
Aus Altersgründen gab Dr. Frank Grossmann 1976 seine Praxis an Dr. Klaus Schuur ab. Von Anbeginn an arbeitete seine Ehefrau Annegret Schuur als Ärztin in der Praxis mit. Die Praxisstruktur änderte sich nun grundlegend. Der Zeit entsprechend traten sie in eine Laborgemeinschaft ein und konnten so eine sehr große Anzahl von Laboruntersuchungen anbieten. Ein EKG und ein Fahrrad-Ergometer waren inzwischen selbstverständlich. Sie führten alle Früherkennungsuntersuchungen durch und erweiterten das Spektrum auf Rektoskopien, Allergietestungen und –behandlungen durch Spritzen, psychosomatische Gesprächstherapien, Krampfaderverödungen und kleine chirurgische Eingriffe.
Von der Entwicklung eines neuen Medikaments bis zur Einführung in die Praxen ist es ein langer Weg. Revolutionär war die Einführung von Tagamet in die Behandlung des Magengeschwürs. Waren noch in den siebziger Jahren die Therapieformen vergleichbar mit denen zu Schuberts frühen Zeiten, wie Rollkuren, Ulcumel- Injektionen und Magensaftbindenden Präparaten wie Maaloxan, änderte sich dies dramatisch mit den neuen Tagamet Tabletten um ca. 1980. Diese verhinderten die Bildung von Magensäure mit der Folge, dass die Magengeschwüre wesentlich schneller abheilten. Die „Magenpatienten“ wurden rar in den Praxen, da sie sich bei Beschwerden öfters nur noch ein Rezept an der Anmeldung holten.
Die nächste „Revolution“ war die Einführung der Ultraschalltechnik. 1977 bekam das Krankenhaus Buchholz sein erstes Ultraschallgerät, 1982 führte es Dr. Klaus Schuur in seiner Praxis ein. Die Geräte waren und sind ausgesprochen teuer, so kostete das Gerät ungefähr soviel wie fünf Jahre zuvor die gesamte Praxiseinrichtung. Durch die neue Untersuchungstechnik kann jetzt in Minutenschnelle abgeklärt werden, ob es sich bei Bauchbeschwerden um eine Gallensteinleiden, Harnleitersteine, eine stark erweiterte Aorta usw. handelte. Das früher notwendige Röntgen, oft auch mit Kontrastmittel, entfiel und somit auch erhebliche Belastungen für die Patienten.
Die Osteoporose der Frau nach den Wechseljahren ist eine moderne Erkrankung. In den alten Lehrbüchern findet man das Stichwort überhaupt nicht. In dem Lehrbuch der Gynäkologie von Pschyrembel aus dem Jahr 1968 wird sie erstmalig in einem winzigen Abschnitt beschrieben. Problematisiert wird sie in größerem Ausmaß ab den Achtziger Jahren. Risiken der Entstehung rücken ins Rampenlicht, Therapiemöglichkeiten werden aufgezeigt, beginnend mit einer gesunden Lebensführung, Ernährungshinweisen und vielfachen medikamentösen Behandlungsformen.
Die Behandlung des Diabetes ändert sich entscheidend. War früher noch oft die Rede von einem harmlosen Altersdiabetes, bei dem man bei der Ernährung etwas aufpassen müsse, gibt es heute ein Vielzahl verschiedener Tabletten, Insuline mit unterschiedlich langer Wirkdauer, Insulinpumpen, Insulin als Nasenspray und Versuche den Insellzellapparat der Bauchspeicheldrüse zu transplantieren. Vielen Patienten, die Insulin spritzen müssen, wird heute eine intensivierte Insulintherapie empfohlen, mit bis zu fünf Blutzuckermessungen am Tag und daran angepasster Injektion der Insulinmenge. Gelegentlich wird auch der Rat erteilt man könne auf Diät verzichten, wenn man nur ausreichend den Blutzucker misst und entsprechend Insulin spritzt.
Die Angina pectoris und der Herzinfarkt haben heutzutage einen ganz anderen Stellenwert als früher. Durch den geänderten Lebenswandel mit wenig körperlicher Aktivität, überwiegender sitzender beruflicher Tätigkeit, überreichlicher Ernährung und dem damit verbundenen sehr häufigen Vorkommen von Übergewicht, hohem Blutdruck, Fettstoffwechselstörungen, Diabetes und Rauchen ist die Erkrankung der Herzkranzgefäße eine sehr häufige Erkrankung und Todesursache. Der Vorbeugung wird in der heutigen Medizin eine große Aufmerksamkeit geschenkt, leider ist die Resonanz auf die gut gemeinten Empfehlungen nicht immer ausreichend. Stellt der Hausarzt eine schwere Angina pectoris oder einen frischen Herzinfarkt fest, wird der Patient schnellstmöglich ins Buchholzer Krankenhaus gebracht. Nach einem sofortigen Herzkatheter kann häufig das verengte oder verstopfte Herzkranzgefäß erweitert und mit einem Stent (Röhrchen) offen gehalten werden. Nicht selten verlassen die Patienten nach 1 – 3 Tagen das Krankenhaus wieder.
Nachdem 1852 die erste Apotheke in Tostedt eröffnet wurde, an einem für die Region wichtigen und zentralen Ort, folgte die nächste Apothekengründung erst 1928 in Buchholz durch den Apotheker Hermann Reichardt. Ihren Sitz hatte die Heidapotheke in dem Gebäude des jetzigen Standesamtes der Stadt Buchholz in der Kirchenstraße. Die zweite Buchholzer Apotheke war die Lönsapotheke. Sie wurde 1956 durch Ludwig Fronecke gegründet. Die Versorgung der Patienten mit Medikamenten war über lange Jahre gut organisiert. Wenn der Weg zur Apotheke zu beschwerlich war, wurden die Medikamente durch einen Fahrdienst ins Haus gebracht. Aber wie froh waren die Bewohner unserer Dörfer, als sich 1999 Cornelia Dannecker entschloss, in Sprötze eine eigene Apotheke zu eröffnen. Nun konnten sie sich vor, nach oder anstatt eines Arztbesuches vor Ort selbst über zusätzliche medizinische Fragestellungen beraten lassen. Wie aber war die Situation vor der Gründung der Buchholzer Apotheken? Mit Eröffnung der ersten Kolonialwarenläden in Sprötze 1900 und 1910 werden diese Geschäfte eine Basisversorgung von frei verkäuflichen Heilmittel gehabt haben. Dokumentiert ist dies zumindest für den Laden von Rudolf Kröger. Er führte neben Pflastern, Wund- und Heilsalben, Maxyd gegen Sodbrennen, Frangulatee gegen Verstopfung, Blutstillerstifte und verschieden Sorten medizinischer Tees. Weiter verbesserte sich die Situation, als Hermann Busekist im Dezember 1945 die Genehmigung zum Führen einer Drogerie in Sprötze bekam. Nun erfolgte bei Gesundheitsstörungen doch schon eine gewisse fachliche Beratung.
Die Technisierung und Bürokratisierung ging auch an der Medizin nicht vorbei, so erwarb Dr. Klaus Schuur Ende 1992 mehrere Computer mit einer speziellen Ärzte- Software. Die alten Karteikarten wurden in reduzierter Form beibehalten. Bei Patienten mit seltener Inanspruchnahme kann man sich sehr schnell darin einen Überblick verschaffen. Haben die Patienten viele verschiedene Medikamente oder viele Laboruntersuchungen gehabt, ergibt sich mit dem PC ein weitaus besserer Überblick. Durch die Berufspolitik ist die Ärzteschaft gezwungen, die Abrechnungen per PC zu erstellen, davor müssen diverse Listenausdrucke und mehrfache Überprüfungen der Daten erstellt werden, all dies ist ohne PC heute nicht mehr möglich. Die nächste Neuerung war die Versichertenkarte 1994. Von jetzt an konnte der Patient mit seiner Karte jeden Arzt seiner Wahl aufsuchen, ein Überweisungsschein war nicht mehr nötig. Dies führte in einigen Fällen zum „Doktor – Hopping“ und bei Fehleinschätzung der eigenen Beschwerden zu Besuchen bei Fachärzten der falschen Fachrichtung. Der hausärztlichen Betreuung wurde dadurch ein Stück weit Boden entzogen.
Wenn wir überlegen, woraus die heutige lange Lebenszeit der Menschen resultiert, dann gibt es mehrere unterschiedliche Aspekte. Die medizinische Versorgung einer Bevölkerung ist eine Sache. Mit Dr. Kayser kam ein erster Arzt in die Region, aber es gab noch keine Krankenversicherungen. Wenn man denn einen Arzt rief, musste man ihn selbst bezahlen, was die Bevölkerung oft genug hinderte, ihn zu rufen. Auch denke man nur an die Entwicklung der Antibiotika, die einer Vielzahl von Infektionskrankheiten den Schrecken genommen hat.
Die Ernährungssituation ist ein weiterer wichtiger Aspekt. Die Ernährungslage unserer Bevölkerung war schlecht. Bedingt durch unsere mageren Böden und ohne ausreichende Düngung waren die Erträge der Landwirtschaft sehr witterungsabhängig. Zeiten des Hungers in unserer Bevölkerung kamen öfters vor. Die Vorratshaltung war gegenüber der heutigen Zeit nur sehr eingeschränkt möglich. Was nicht trocken gelagert werden konnte, wurde geräuchert oder gepökelt. Der deutliche Rückgang des Magenkrebses wird auch darauf zurückgeführt, dass diese Methoden heute weitgehend aufgegeben worden sind.
Bis in die Mitte des 19. Jahrhunderts lebte unsere Bevölkerung in Rauchhäusern, ohne Heizung, ohne Toiletten und ohne fließendes Wasser, insofern waren die allgemeinen Lebensbedingungen und vor allem die hygienischen Rahmenbedingungen schlecht. Der Hauptaufenthaltsraum des Hauses war nur durch ein Gitter von den Stallungen getrennt und dort war Stroh oder Heideplaggen als Einstreu für die Haustiere. Einidealer Platz für Ratten und deren Flöhe. Ideale Bedingungen für die Verbreitung der Pest in früheren Jahrhunderten. Zudem waren die Menschen vielmehr der Witterung ausgesetzt, denn in den Häusern war es oft kalt und zugig. Viele Menschen hatten keine Schuhe oder nur unzureichendes Schuhwerk, wie das oft in alten Chroniken zu lesen ist.
Um die Jahrhundertwende wurden zunehmend Plumpsklos in oder an den Häusern gebaut. Zur persönlichen Reinigung nutzten schon die Germanen Stroh und Laub, was aber wurde um die Jahrhundertwende benutzt? Aus Kindertagen kenne ich noch den häufigen Gebrauch von Zeitungspapier, aber wer hielt sich vor 100 Jahren in unserer Region schon eine Zeitung? Die erste industrielle Herstellung von Toilettenpapier erfolgte ab 1928 in Deutschland durch die Firma Hakle. Erst nach dem 2. Weltkrieg wurden zunehmend Toiletten mit Wasserspülung in den Häusern gebaut. Erst dann gab es auch ausreichend Handspülbecken.
Im späten 19. Jahrhundert kam der erste Dentist in unsere Region. Hatten die Menschen vorher Zahnprobleme wurden die Zähne gezogen von umherziehenden Badern, oder auch vom Schmied. Die Zahnreinigung im heutigen Sinn war nicht üblich. Einige, eher wohlhabende Menschen nutzten Schlämmkreide oder Mundwasser. Die ersten Zahnbürsten wurden in England im 18. Jahrhundert entwickelt, sie bestanden aus Kuhborsten, auf dem Festland wurden lieber Pferdehaare genommen, die weicher waren. Öfters wurden auch kleine Schwämmchen oder Läppchen zur Reinigung der Zähne benutzt. Dr. Grossmann erinnert sich, dass es in den Dreißiger Jahren Fälle von Gasbrand gegeben hat, die durch die Tierborsten der Zahnbürsten ausgelöst worden waren. Mit der Entwicklung des Nylons 1938 begann die industrielle Großproduktion von Zahnbürsten, allerdings waren die Borsten noch recht hart und führten so häufiger zur Verletzung des Zahnfleisches. Das änderte sich in den Fünfziger Jahren mit der Entwicklung weicheren Nylons. Die heute übliche Zahnpasta wurde 1908 entwickelt. Das erste Produkt war Chlorodont, es machte einen Siegeszug durch die ganze Welt.
So vieles, was wir heute als selbstverständlich hinnehmen, war es früher nicht. Die „gute alte Zeit“ war bei weitem nicht so gut, wie sie manche Romantiker heute träumen.
Anmerkungen
Frau Annegret Schuur hat uns die medizinische Versorgung – nicht nur der Vierdörfer – dargestellt.
Folgt man diesem Entwicklungsgang über Jahrtausende, könnte man, überheblich wie wir sind, urteilen: Viel Irrtum und ein bisschen Wahrheit. Aber aufgepasst! Diese „Kollegen“ haben von Hippokrates über Galen bis Flemming eine Idee in Gang gebracht, ohne die wir in trüber Unwissenheit und ohne Hoffnung auf Entwicklung geblieben wären. Es ist die Idee der Neugier, die uns trieb bis zum heutigen Status quo, der allen Patienten zu Gute kommt, auch aus den Vierdörfern.
Vielen Dank allen, die an der Verwirklichung dieser Idee mitgearbeitet haben.
Dr. Frank Grossmann
Der derzeitige Stand der Wissenschaft entspricht auch immer dem derzeitigen Stand des Irrtums.
Dr. Klaus Schuur

Dr. Frank Großmann besucht die Ausstellung
des Vereins Heimatmuseum „Vierdörfer Dönz“
zurück zu:
Homepage ehemalige Praxis Dr. med. Klaus Schuur
Ferienwohnung Schuur
www.schuur-nordheide.de